Сахарный диабет (diabetes mellitus) — эндокринное заболевание, возникающее из-за недостаточности инсулина, его отсутствия при диабете 1 типа или из-за низкой биологической активности инсулина вследствие развития инсулинорезистентности при достаточном и даже превышающем количестве гормона в начале заболевания при диабете 2 типа.
Какие методы для диагностики диабета использует современная медицина.
Виды сахарного диабета
По определению ВОЗ, сахарный диабет представляет собой группу заболеваний обмена веществ, протекающих с хронической гипергликемией, возникающей из-за нарушения секреции инсулина, изменения его действия или как результат обоих факторов.
Инсулин — гормон, продуцируется бета-клетками поджелудочной железы. Он регулирует не только метаболизм углеводов, но и другие виды обмена — белковый, жировой, участвует в процессах дифференцировки клеток.
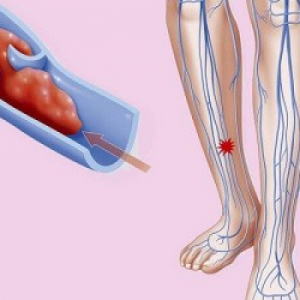
СД относится к патологии, характеризующейся хроническим течением и поражением различных органов организма.
При наличии СД, и даже при адекватном лечении, трудно избежать осложнений, сопутствующих этому заболеванию. Наиболее частыми осложнениями сахарного диабета являются ангиопатии (диабетическая ангиопатия) и полинейропатия. В свою очередь, эти нарушения приводят к поражению многих органов — почек, сосудов сердца, нервной системы, кожи, развитию ретинопатии и диабетической стопы.
Клинически сахарный диабет разделяется на несколько типов.
Диабет первого типа (СД 1), или инсулинозависимый тип, связывают не только с аутоиммунным или идиопатическим поражением бета-клеток поджелудочной железы, но и с другими причинами, способствующими поражению клеток, вырабатывающих инсулин (например, токсическое воздействие). Это приводит к резкому или практически полному прекращению выработки инсулина. СД 1 типа чаще развивается у лиц молодого возраста. Инсулиннезависимый тип диабета (СД 2) развивается чаще в более зрелом возрасте (обычно старше 40-50 лет) у лиц с генетической предрасположенностью. Его развитие складывается из наличия генетической предрасположенности и внешних факторов. Считается, что генетические предпосылки играют более важную роль в развитии диабета второго типа, чем при диабете первого типа. Патогенез сахарного диабета 2 типа
Генетическая предрасположенность для развития сахарного диабета 2 типа хорошо доказывается многочисленными генетическими исследованиями. Открыто около 100 генов, полиморфизмы которых (варианты гена) значительно увеличивают риск развития диабета. В свою очередь эти гены подразделяются на группы, в которых продукты этих генов влияют на функцию бета-клеток поджелудочной железы, осуществляющих синтез инсулина, генетические дефекты в работе инсулина и его рецепторов, развитие инсулинорезистентности. К наиболее изученным генам при диабете 2 типа, регулирующим работу бета-клеток поджелудочной железы, относятся гены PRAG, KCNG11, KCNQ1, ADAMTS9, HNF1A, TCF7L2, ABCC8, GCK, SLC30A8 и ряд других.
В патогенезе СД 2 типа обязательно участвует два фактора — инсулинорезистентность и изменение работы бета-клеток. Не всегда ясно, какой из факторов является первичным.
Состояние, обусловленное снижением чувствительности клеток к инсулину, на фоне его достаточного количества или превосходящим верхнюю границу нормы, получило название инсулинорезистентность. Состояние компенсаторной гиперинсулинемии развивается на ранних стадиях сахарного диабета и является одним из признаков ожирения.
В настоящее время СД 2 определяют как — нарушение обмена углеводов, обусловленное преимущественно инсулинорезистентностью и относительной недостаточностью инсулина или преимущественным повреждением секреции гормона с инсулинорезистентностью или без ее наличия.
Невосприимчивость тканей к инсулину объясняется снижением чувствительности к рецепторам инсулина или нарушением работы ферментов, осуществляющих образование инсулина.
Болезни, при которых развивается диабет
Кроме диабета первого и второго типов, выделяют специфические типы сахарного диабета, возникающие при определенных заболеваниях/синдромах и состояниях.
С диабетом могут быть связаны некоторые эндокринные и аутоиммунные болезни: болезнь Грейвса (диффузный токсический зоб), синдром Иценко-Кушинга (гиперкортицизм), феохромоцитома (опухоль надпочечников), акромегалия, глюкагонома, пернициозная анемия, гипотиреоз, хронический гепатит, болезнь Аддисона.
Сахарный диабет может возникнуть при заболеваниях поджелудочной железы: панкреатит, муковисцидоз, опухоль, гемохроматоз. Выделяют иммунологически опосредованный диабет в результате наличия IPEX-синдрома, а также после появления антител, как к инсулину, так и к рецепторам инсулина. Синдром IPEX характеризуется иммунной дисрегуляцией, полиэндокринопатией (сахарный диабет, гипотиреоз) и аутоиммунной энтеропатией, проявляющейся синдром мальабсорбции. Его возникновение связывают с мутациями в гене FOXP3, в котором закодирована последовательность белка скарфина, отвечающего за нормальную работу регуляторных Т-лимфоцитов и, соответственно, развитием недостаточности противовирусного и антибактериального иммунитета. Инсулинозависимый диабет, возникающий при этом синдроме манифестирует, как правило, в первые 6 месяцев жизни ребенка.
К другим специфическим типам диабета относится диабет, развивающийся в результате нарушения функции бета-клеток и генетических нарушений работы инсулина (MODY-1-6, мутации ДНК митохондрий, лепречаунизм, инсулинорезистентность типа А и др.).
Прослеживается взаимосвязь развития диабета с перенесенной вирусной инфекцией (наличие цитомегаловируса, вируса Коксаки В3 и В4, реовируса 3 типа, врожденная краснуха). Установлено, что после эпидемии эпидемического паротита через 2 года повысилось количество случаев впервые выявленного диабета среди детей.
Развитие диабета возможно при и наличии некоторых генетических аномалий, сочетающихся с сахарным диабетом. К ним относятся синдромы: Дауна, Клайнфельтера, Тернера, Прадера-Вилли и хорея Гентингтона.
Необычные факторы риска развития диабета
Как показано в ряде научных работ, одним из факторов, стимулирующих аутоиммунные процессы и возможное развитие СД, является употребление новорожденными коровьего молока. Показано, что употребление в пищу коровьего молока при искусственном вскармливании увеличивает риск развития диабета первого типа. Считается, что этот механизм развития связан с наличием в молоке ряда белков, обладающих диабетогенным действием.
Поражение бета-клеток, продуцирующих инсулин, возможно при токсическом влиянии на эти клетки, например, после приема стрептозотоцина (антибиотик, применяющийся при лечении некоторых видов рака). К веществам, индуцирующим развитие диабета, относят некоторые лекарственные препараты: глюкокортикоиды, никотиновая кислота, гормоны щитовидной железы, бета-адреноблокаторы, пентамидин, вакор, альфа-интерферон, а также вещества, содержащиеся в коровьем молоке (пептид бычьего сывороточного альбумина). Негативную роль могут играть копченые продукты, содержащие нитрозосоединения.
В особую группу выделяют гестационный диабет, возникающий при беременности (диабет беременных).
Принципы диагностики сахарного диабета
В любом случае, независимо от типа диабета и причин его вызвавших, в организме происходит патологическое изменение обмена углеводов, а также нарушение метаболизма жиров и белков, что влечет за собой значительные клинические проявления.
В связи с большой социальной значимостью данного заболевания остро встает вопрос о его ранней диагностике с целью назначения своевременного лечения и проведения профилактических мероприятий, направленных на нейтрализацию возникающих осложнений.
При сахарном диабете в первое время наиболее четко проявляются изменения в метаболизме углеводов. Поэтому основным диагностическим клинико-лабораторным тестом в диагностике СД является определение содержания глюкозы крови. Измерение уровня глюкозы проводят как в венозной, так и в капиллярной крови, взятой из пальца.
Диагностические критерии сахарного диабета разрабатывались специалистами на протяжении длительного времени. По мере накопления данных они периодически пересматривались и совершенствовались.
Современная диагностика СД и оценка уровня гликемии основана на рекомендациях ВОЗ от 1999 года с дальнейшими дополнениями (с 1999 по 2015 г).
К основным лабораторным диагностическим критериям СД относятся — определение концентрации глюкозы, гликозилированного (гликированного) гемоглобина и проведение перорального глюкозотолерантного теста для подтверждения диагноза. В процессе изучения метаболизма углеводов были определены нормы содержания глюкозы в периферической крови (венозной) и капиллярной крови (из пальца), показатели концентрации гликированного гемоглобина, определены нормальные и патологические значения содержания глюкозы при проведении теста на толерантность к глюкозе.
Основные диагностические критерии
Диагностические критерии сахарного диабета по содержанию глюкозы в капиллярной крови и венозной крови, согласно рекомендациям ВОЗ, официально отражены в алгоритмах медицинской помощи больным СД.
Уровень глюкозы в крови
При оценке концентрации глюкозы необходимо учитывать различия ее нормальных значений в венозной и цельной капиллярной крови. Это может зависеть, например, от величины гематокрита. Поэтому при динамическом наблюдении за пациентом лучше использовать одну технологию определения.
Уровень глюкозы натощак означает содержание глюкозы, определенной утром после ночного голодания не менее восьми и не более четырнадцати часов. В норме показатель глюкозы не должен превышать 5,6 ммоль/л для капиллярной крови и менее 6,1 ммоль/л в венозной крови. Полученные данные более или равно 6,1 ммоль/л и более или равно 7,0 ммоль/л, соответственно, служат поводом для повторного проведения анализа и проведения теста на толерантность к глюкозе. Диагноз сахарного диабета, выявленного впервые, необходимо доказать повторными анализами для установления факта повышения уровня гликемии.
Глюкоза в интервале 5,6 — 6,1 ммоль/л натощак в цельной капиллярной крови и 6,1 — 7,0 ммоль/л в венозной крови может свидетельствовать о нарушении гликемии.
Следует еще раз подчеркнуть, что поскольку на результаты анализа влияют многочисленные факторы (прием некоторых препаратов, гормональный фон, эмоциональное состояние, характер питания), то определение содержания глюкозы необходимо проводить несколько раз.
Определение гликированного гемоглобина
С 2011 года по рекомендации ВОЗ в качестве диагностического критерия сахарного диабета применяется определение концентрации гликированного гемоглобина (HbA1c).
Содержание гемоглобина в эритроцитах, связанного с глюкозой (гликированного гемоглобина), возрастает по мере увеличения концентрации глюкозы в крови. Это легло в основу для разработки теста для оценки среднего содержания уровня глюкозы в крови за последние 2-3 месяца. Этот период составляет средний срок жизни эритроцита, и соответственно, содержащегося в нем гемоглобина связанного с глюкозой. Уровень глюкозы в течение суток постоянного меняется, а содержание гликированного гемоглобина величина относительно постоянная. Поэтому количество HbA1c наиболее четко отражает содержание глюкозы за последние несколько месяцев.
Нормальной считается концентрация, не превышающая 6,0 %. Концентрация HbA1c больше или равно 6,5% считается критерием наличия диабета. При отсутствии выраженных симптомов заключение формируется после сопоставления двух исследований — два определения гликированного гемоглобина или после одновременного определения HbA1c и глюкозы.
Пероральный глюкозотолерантный тест
Пероральный глюкозотолерантный тест (ПГТТ) проводят с целью уточнения диагноза при эпизодах гликемии.
Тест считают положительным (подтверждение диагноза сахарный диабет) если концентрация глюкозы через 2 часа в крови после приема 75 грамм глюкозы у человека превышает или равно 11,1 ммоль/л.
Проведение перорального глюкозотолерантного теста подчиняется строгим правилам. Например, у детей расчет глюкозы составляет 1,75 грамм глюкозы на килограмм массы тела и не боле 75 грамм. Обязанностью лечащего врача является строгое выполнение всех правил при проведении теста.
Углубленные исследования
При наличии жалоб, соответствующих наличию СД, а иногда при случайном (например, профилактические осмотры) обнаружении повышенного уровня глюкозы, при необходимости можно провести углубленные лабораторные диагностические приемы в диагностике СД. К таким тестам относятся: биохимические исследования крови и мочи (биохимический анализ крови, определение С-пептида и инсулина, расчет инсулинорезистентности, микроальбуминурия), суточное непрерывное мониторирование глюкозы (CGMS); иммунологические (выявление наличия антител в крови); генетические.
Использование глюкометров
В домашних условиях для самоконтроля уровня глюкозы используются глюкометры. Эти приборы характеризуются достаточной точностью определения содержания глюкозы в капиллярной крови (кровь из пальца) и воспроизведением результатов. Поскольку определение глюкозы проводится самим больным человеком, то это требует от него ряда навыков и проведения диагностических мероприятий с целью проверки качества работы анализатора (контроль качества тестовых полосок, батарейка). В стационарах и крупных коммерческих лабораториях оценка гликемии, как правило, проводится при помощи биохимических анализаторов высокой точности, качество работы которых должно находиться под систематическим контролем, регламент которого установлен приказами Минздрава Российской Федерации по обеспечению контроля качества лабораторных исследований.

 Опубликовано в категории:
Опубликовано в категории:  Метки:
Метки: